Nếu gan có thể ví như bộ nạp thì thận có thể xem là bộ xả là hai bộ phận đóng vai trò quan trọng trong cơ thể, tim cũng khó hoạt động tốt nếu gan và thận làm việc không tích cực...Là bộ phận trong hệ niệu là bộ lọc máu tự nhiên, giữ cân bằng dịch trong cơ thể, bài tiết nước tiểu, đào thải các chất cặn bã và độc chất... Việc phát hiện sớm có ý nghĩa quan trọng trong việc điều trị...
THẬN MỘT BỘ PHẬN QUAN TRỌNG CỦA CƠ THỂ
Nếu gan có thể ví như bộ nạp thì thận có thể xem là bộ xả là hai bộ phận đóng vai trò quan trọng trong cơ thể, tim cũng khó hoạt động tốt nếu gan và thận làm việc không tích cực
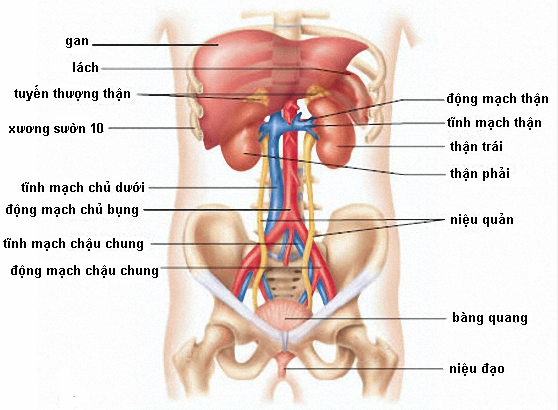
Thận là một tạng (bộ phận) trong hệ tiết niệu, có hai quả hình hạt đậu nằm trong khoang bụng sau phúc mạc đối xứng nhau qua cột sống, ngang đốt ngực T11 đến đốt thắt lưng L3. Thận phải nhỏ hơn (9/10) và nằm thấp hơn thận trái khoảng một đốt sống (phải chăng sự cấu tạo bố trí thận phải dưới gan mà gan là to nhất trong các tạng nên mới như vậy). Mặt trước thận nhẵn bóng còn mặt sau thì sần sùi. Thận của phụ nữ nhỏ hơn thận nam giới tỷ lệ 8/10.
Các quả thận nhận máu từ cặp động mạch thận bắt nguồn từ tĩnh mạch chủ bụng, và chảy vào các cặp tĩnh mạch thận. Mỗi quả thận tiết nước tiểu vào niệu quản, là một cấu trúc cặp đôi dẫn nước tiểu vào bàng quang. Phía trên mỗi quả thận là tuyến nội tiết thượng thận.
Là bộ lọc máu tự nhiên, giữ cân bằng dịch trong cơ thể, bài tiết nước tiểu, đào thải các chất cặn bã và độc chất như urê, creatinine, amoniac (tạo ra trong tiến trình vận động cơ bắp) Loại bỏ các sản phẩm giáng hóa của protein, acid uric (trong thực phẩm) theo niệu quản được dẫn đến bàng quang để thải ra ngoài . Đồng thời tái hấp thụ nước, giữ các chất khoáng mà cơ thể cần để duy trì hoạt động bình thường, nhất là chất kali để kiểm soát hoạt động của thần kinh và cơ, quá nhiều hay quá ít kali cũng có thể gây ra yếu cơ và vấn đề cho tim. Cho nên với quả thận khỏe, khi cơ thể bị “nạp” quá nhiều nước hay chất độc hại, ngay lập tức thận sẽ thể hiện vai trò và bài tiết các chất này ra ngoài qua đường tiết niệu. Trung bình một ngày, hàng triệu các tiểu cầu thận phải lọc khoảng 200 lít máu và chất lỏng với đủ các thành phần hóa học và sau khi lọc có khoảng 1,5 lít nước được đào thải ra ngoài.
Khi áp suất thẩm thấu tăng, thận sẽ tăng đào thải Na+, Cl và làm giảm tái hấp thụ Na+ làm giảm áp suất thẩm thấu trở lại bình thường. Khi viêm thận giảm đào thải NaCl gây ứ đọng muối và nước trong mô gây phù (cần phải ăn lạt)
Điều hòa các thành phần của máu tùy theo pH máu và pH nước tiểu thay đổi, nếu pH máu giảm (tăng độ acid) thì thận sẽ tăng thải ion H+ và tái hấp thụ ion HCO3-, nếu pH máu tăng (tăng độ kiềm) thì thận sẽ hoạy động ngược lại.
Sản xuất ra hóc môn Erythropoietin (EPO) giúp tủy xương tạo hồng cầu và hoạt hóa vitamin D để hấp thụ canxi trong thức ăn nhằm tăng cường cho xương.
Giải phóng một số hormon thiết yếu vào máu như Renin – Angiotensin – Aldosteron để điều hòa huyết áp, khi lượng máu đến thận giảm. Ở những người viêm thận cấp và mãn, do lượng máu đến thận giảm đều có hiện tượng tăng huyết áp.
Nguyên nhân gây bệnh thận
Những nguyên nhân có thể phát triển thành bệnh thận như : Thường xuyên uống ít nước - Nhịn tiểu thường xuyên – Thói quen ăn nhiều muối - Bệnh đái tháo đường (50%) - Tăng huyết áp không kiểm soát - Viêm cầu thận - Thận đa nang (di truyền) - Hội chứng Alport - Nhiễm khuẩn - Nghẽn tắc hay bệnh bẩm sinh đường tiết niệu - Bệnh Lupus ban đỏ hệ thống - Bệnh phì đại và ung thư tuyến tiền liệt - Lạm dụng thuốc giảm đau chống viêm không steroid (NSAID) dài hạn như ibuprofen, ketoprofen và một số thuốc kháng sinh.
Những dấu hiệu, triệu chứng báo hiệu bệnh về thận
Thay đổi khi đi tiểu như tiểu nhiều vào đêm, nước tiểu có bọt, lượng nước tiểu nhiều hơn/ít hơn bình thường và nước tiểu có màu nhợt/màu tối, nước tiểu có máu, cảm thấy căng tức hay đi tiểu khó khăn...
Ngứa : Thận có chức năng loại bỏ các chất cặn bã ra khỏi máu. Khi thận bị suy, sự tích tụ của các chất thải này trong máu có thể gây ngứa ở da.
Thở nông do chất lỏng dư thừa trong cơ thể tích tụ trong hai lá phổi kèm theo tình trạng thiếu máu (sự thiếu hụt các tế bào hồng cầu vận chuyển ôxy) sinh ra chứng thở nông.
Ớn lạnh : Thiếu máu có thể khiến bạn cảm thấy lúc nào cũng lạnh, thậm chí đang ở trong phòng có nhiệt độ ẩm.
Buồn nôn và nôn do urê huyết gây nên
Hoa mắt, chóng mặt và mất tập trung do thiếu máu khiến não không được cung cấp đủ ôxy. Điều này có thể ảnh đến trí nhớ
Đau lưng hay bên hông dưới xương sườn với một số bệnh nhân bệnh thận (không đau khu vực L5 thắt lưng)
Hơi thở có mùi amoniac do sự tích tụ của các chất thải trong máu (được gọi là chứng urê huyết) có thể khiến thức ăn có vị khác lạ và khiến hơi thở có mùi. Cảm giác không thích ăn thịt.
Mệt mỏi do khi thận giảm chức năng hay bị hỏng, chúng tạo ra ít erythropoietin hơn, cơ thể có ít các tế bào hồng cầu vận chuyển ôxy hơn, nên các cơ và đầu óc của bạn mệt đi nhanh chóng. Tình trạng này được gọi là thiếu máu do suy thận.
Phù do thận không loại bỏ được chất lỏng dư thừa nữa, do vậy chất lỏng tích tụ trong cơ thể khiến bạn bị phù ở chân, cổ chân, bàn chân, mặt...
Bệnh thận thường không gây ra triệu chứng gì cho tới khi đã tiến triển, vậy nên khi nhận thấy có những dấu hiệu trên là đã có vấn đề về bệnh thận, cần được thầy thuốc kiểm tra thường xuyên để ngăn chận sự kịp thời ít ra là làm chậm sự phát triển. Nhiều trường hợp nhờ chẩn đoán sớm, thông qua định kỳ làm các xét nghiệm máu và nước tiểu mà phát hiện tiền bệnh lý về thận (qua các chỉ số tăng urê máu, créatinine máu, calci máu giảm, phospho máu tăng (giai đoạn đầu) Giảm hệ số thanh thải créatinine, Kali máu có thể bình thường hoặc giảm. Khi Kali máu cao có kèm thiểu niệu hoặc vô niệu là có biểu hiện đợt cấp. Hồng cầu, bạch cầu: tùy thuộc nguyên nhân gây suy thận mạn. Protein niệu tùy thuộc vào nguyên nhân, khi suy thận giai đoạn III, IV thì luôn có protein niệu nhưng không cao).
Việc tìm, xác định được các nguyên nhân gây ra suy thận mạn có ý nghĩa quan trọng và khi loại trừ được nguyên nhân có thể khống chế ở mức tốt nhất có thể và ngay cả dù không hồi phục nhưng có thể làm chậm sự tiến triển, tuy nhiên một số trường hợp chức năng thận vẫn diễn biến xấu và cuối cùng dẫn đến suy thận.
Suy thận mạn
Đa dạng tùy theo mức độ của suy thận. Là hậu quả cuối cùng của các bệnh thận, tiết niệu mạn tính làm chức năng thận giảm dần tương ứng với số lượng nephron của thận bị tổn thương và mất chức năng không hồi phục. Suy thận mạn gây nên mức lọc cầu thận giảm, urê và creatinin máu tăng, rối loạn cân bằng nước điện giải, rối loạn cân bằng kiềm toan và rối loạn các chức năng nội tiết khác của thận. Trong quá trình tiến triển của suy thận mạn có từng đợt nặng lên và cuối cùng dẫn đến suy thận giai đoạn cuối, lúc này hai thận mất chức năng hoàn toàn, đòi hỏi phải điều trị thay thế thận suy.
Nghiên cứu dịch tễ học cho thấy tỷ lệ suy thận nam nhiều hơn nữ giới (1,3/1), ở những khu vực nghèo đói và ở những nhóm dân tộc đặc biệt như người châu Á. Tại Việt nam, số lượng suy thận mới mắc khoảng 500 bệnh nhân/triệu dân/năm.
Biểu hiện lâm sàng
Da thường có màu xám nhợt do thiếu máu và ứ đọng các sản phẩm chuyển hoá, có thể có ngứa do lắng đọng canxi... Bệnh tiến triển lâu ngày hay nhiều lần can thiệp lọc máu da có thể trở nên đen hẳn
Phù: Suy thận mạn do viêm cầu thận mạn thường phù, ngược lại viêm thận-bể thận mạn thường không có phù, ở giai đoạn cuối có thể phù do suy tim hay thiểu dưỡng.
Chuột rút: ngay từ khi bệnh nhân suy thận giai đoạn đầu đã có biểu hiện chuột rút, co quắp bàn tay, bàn chân. Những rối loạn điện giải gồm giảm natri, canxi và tăng kali máu
Thiếu máu: Mức độ thiếu máu tương ứng với mức độ nặng của suy thận. yếu tố tham gia vào cơ chế bệnh sinh của thiếu máu trong suy thận mạn tính(STMT) bao gồm: thiếu hụt erythropoietin (EPO),giảm đời sống hồng cầu, nhiễm độc tuỷ xương do sự tích tụ ure và các chất chuyển hoá khác gây ức chế sản xuất hồng cầu của tuỷ xương, giảm hấp thu sắt và giảm khả năng vận chuyển sắt,thiếu hụt vitamin và protein do bệnh nhân chán ăn, ăn kiêng khem...làm thiếu hụt protein, axit folic, sắt và một số vitamin cần thiết cho quá trình tạo hồng cầu.
Viêm dây thần kinh ngoại vi: cảm giác dị cảm, kiến bò, bỏng rát ở chân, các triệu chứng này mất nhanh sau lọc máu chu kỳ.
Biểu hiện xương, khớp do rối loạn chuyển hóa khoáng chất sự mất cân bằng về nồng độ parathyroid hormone (PTH), canxi, phospho máu, và sự biến đổi về xương.
Biểu hiện về tim mạch: gặp khoảng 50%-80% số bệnh nhân bị suy thận mạn
Tăng huyết áp: gặp khoảng 80% số bệnh nhân suy thận mạn có tăng huyết áp. đồng thời làm gia tăng nguy cơ bệnh tim mạch và tăng tỷ lệ tử vong do giữ muối-nước, tăng hoạt tính hệ thống Renin - Angiotensin - Aldosterone (RAA), hệ thần kinh giao cảm, cường cận giáp trạng thứ phát gây tăng canxi máu, ức chế hoạt động của bơm Na+- K+ ATPase, hoặc thiếu máu mạn tính.
Bệnh cơ tim do urê máu cao (bệnh cơ tim nhiễm độc). Phì đại thất trái rất thường gặp trong suy thận mãn tính với tỷ lệ 40%, ở bệnh nhân lọc máu chu kỳ gặp tới 60 - 80%. Tỷ lệ phì đại thất trái gia tăng theo mức độ giảm chức năng thận, ở những bệnh nhân có mức lọc cầu thận trên 50ml/phút là 26,7%, còn ở những bệnh nhân có mức lọc cầu thận từ 25 đến 50ml/phút và dưới 25ml/phút thì tỷ lệ này là 30,8%
Bệnh van tim: Nguyên nhân chủ yếu do vôi hóa van và tổ chức dưới van, ngoài ra giãn các buồng tim cũng gây bệnh lý van tim. Tổn thương van chủ yếu là hở, ít khi gây hẹp van
Rối loạn nhịp tim: nguyên nhân chủ yếu do rối loạn điện giải (tăng K+ máu), bệnh mạch vành, suy tim... Suy tim là hậu quả của ứ đọng muối-nước và tăng huyết áp lâu ngày
Chán ăn, buồn nôn và nôn do tăng tiết dịch dạ dày: pepsinogen, gastrin, do giảm mức lọc cầu thận. Teo niêm mạc và teo tuyến dạ dày gây giảm HCl (acide clohydric), trong dịch dạ dày gây tăng nồng độ gastrin. Gastrin tăng cao khuye61ch tán ngược là nguyên nhân gây trào ngược dịch ruột do ảnh hưởng đến nhu động của cơ thắt môn vị. Giai đoạn cuối có thể tiêu chảy, loét niêm mạc miệng và đường tiêu hoá.
Hôn mê do urê máu cao: xuất hiện ở giai đoạn cuối của suy thận, bệnh nhân thờ ơ, ngủ gà, có thể có co giật, rối loạn tâm thần rồi đi vào hôn mê.
Tham khảo thêm kết quả sinh hóa nước tiểu để xác định giai đoạn của suy thận mãn, được phân thành 5 cấp độ
|
Giai đoạn suy thận
|
Hệ số thanh thải Creatinin (ml/phút)
|
Creatinin máu
|
Chỉ định điều trị
|
|
Mg / dL
|
Umol / L
|
|
1
|
60 - 41
|
Dưới 1,5
|
Dưới 130
|
Bảo tồn
|
|
2
|
4 - 21
|
1,6 – 3,5
|
130 - 299
|
Bảo tồn
|
|
3
|
20 - 11
|
3,6 – 6,0
|
300 - 499
|
Bảo tồn
|
|
4
|
10 - 5
|
6,1 - 10
|
500 – 899
|
Thay thế
|
|
5
|
Dưới 5
|
Lớn hơn 10
|
Lớn, hoặc bằng 900
|
Thay thế
|
An Khánh (viết riêng cho trang thiennguyenlabode.com)
Tham khảo từ Medicalguide - Health to you - The National Kidney Foundation’s Kidney Disease Outcomea Quality Initiative



